Warum autistische Kinder nur Frites essen: Das Mikrobiom-Geheimnis
Forschung enthüllt: Das Mikrobiom steuert, was autistische Menschen essen möchten. 24% des Effekts auf Gemüseablehnung vermittelt durch Turicibacter-Mangel.
DOI: 10.1038/s41467-025-67711-7
Quelle: Nature Communications (2025)
Einführung
Warum mögen autistische Kinder so oft nur Frites, Käse und Süßes? Und warum scheinen Obstteller und Gemüse bei ihnen auf Widerstand zu stoßen?
Die klassische Erklärung lautet: Das ist eine sensorische Präferenz. Autistische Menschen verarbeiten Sinneseindrücke anders. Bestimmte Texturen oder Gerüche sind einfach zu intensiv.
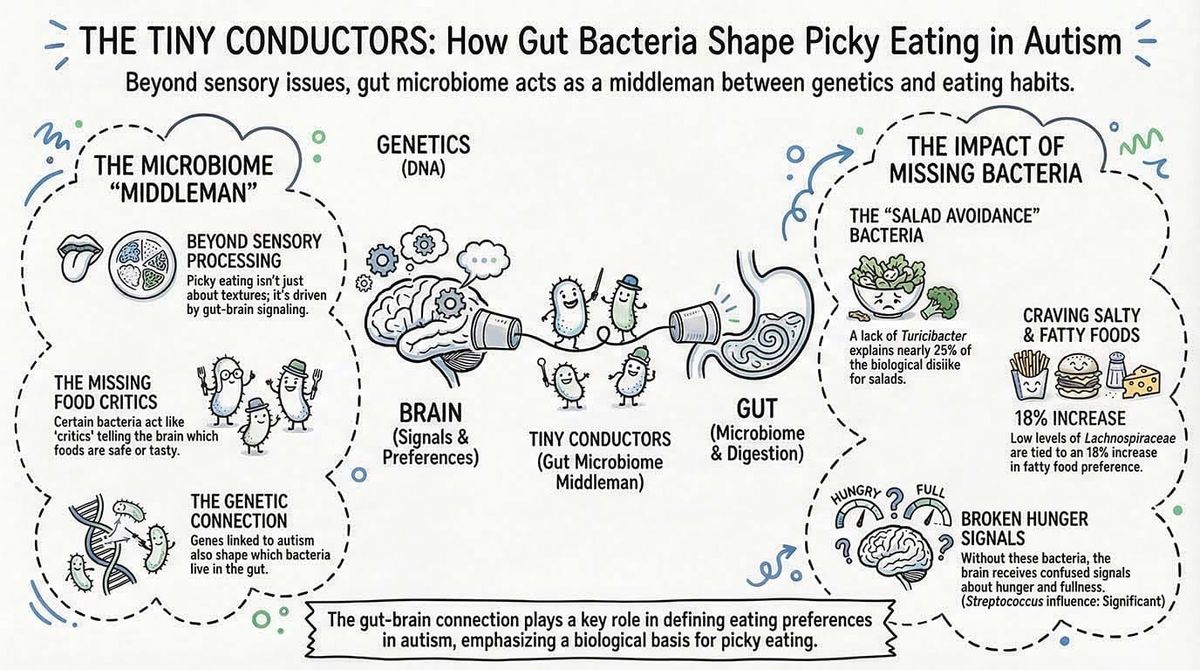
Aber eine neue Studie aus Nature Communications zeigt etwas Tiefergehendes: Das Mikrobiom könnte der eigentliche Dirigent sein. Nicht dein Gehirn, das die Sinne verarbeitet. Sondern die Billionen Bakterien in deinem Darm.
Die Forschung ist überraschend: Spezifische Bakterienstämme, besonders Turicibacter und Lachnospiraceae NK4A136, sind nicht einfach nur bei autistischen Menschen häufiger. Sie beeinflussen aktiv, was autistische Menschen essen möchten. Und zwar durch Metaboliten, die direkt auf das Gehirn wirken.
Die noch überraschendere Erkenntnis: Die Ernährung ist nicht nur eine Folge von Autismus. Sie ist ein aktiver Vermittler zwischen Genen, Mikrobiom und Verhalten.
Das Rätsel: Autismus, Essverhalten und Gesundheit
Warum Ernährung bei Autismus so kompliziert ist
Etwa 70 bis 80 Prozent autistischer Kinder haben Probleme mit der Essensaufnahme. Das ist ein bekanntes Phänomen: begrenzte Lebensmittelauswahl (nur wenige "sichere" Speisen), extreme Reaktionen auf neue Texturen oder Geschmäcker, intensive gastrointestinale Symptome.
Das Problem: Diese Essensvorlieben führen oft zu Mangelernährung. Nicht weil autistische Menschen bewusst schlecht essen wollen. Sondern weil das Gehirn und der Körper bestimmte Nahrungsmittel ablehnen, und die Gründe dahinter waren lange unklar.
Die bisherige Erklärung war: sensorische Verarbeitungsstörungen. Das Gehirn filtriert Sinnesinformationen anders. Manche Texturen fühlen sich bedrohlich an.
Aber das erklärt nicht alles. Manche autistische Menschen mögen energiereiche Lebensmittel (Fette, Salz, Zucker) überproportional gerne. Andere entwickeln in unterschiedlichen Altersabschnitten völlig verschiedene Vorlieben, was nicht auf eine konstante sensorische Verarbeitungsstörung hindeutet.
Die genetische Komponente
Lange Zeit dachte man: Autismus führt zu bestimmten Essensvorlieben. Punkt.
Aber Zwillingsstudien zeigen etwas Interessanteres. Genetische Faktoren, die Autismus auslösen, korrelieren auch mit bestimmten Ernährungsmustern. Nicht wegen der sensorischen Verarbeitung allein, sondern weil diese Gene auch auf Appetit, Sättigung und Geschmackswahrnehmung wirken.
Das führte zur zentralen Frage dieser neuen Studie: Ist das Mikrobiom der vermittelnde Faktor? Sitzen zwischen den Genen und den Essensvorlieben Bakterien, die den Unterschied machen?
Die Studie: Diet-Microbiome Associations in Autism
Methodik und Stichprobe
Forschende aus Hongkong und internationalen Zentren analysierten Daten von über 10.000 Personen aus der UK Biobank. Sie kombinierten drei Datenquellen:
(1) Genetische Daten zur Vorhersage von Autismusrisiko (polygenes Risikoscore).
(2) Daten zur Darmmikrobiomzusammensetzung (Shotgun-Metagenomik aus vorherigen Studien).
(3) Ernährungsfragebögen mit detaillierten Angaben zu Lebensmittelpräferenzen.
Die Analyse verwendete eine Methode namens "bi-direktionale Mendelsche Randomisierung". Das ist Epidemiologie-Sprache für: "Welche Ursachen-Wirkungs-Ketten können wir identifizieren, wenn wir nur die Gene als Instrument nutzen?"
Das Wichtige: Diese Methode reduziert Confounding (die Verwechslung von Ursache und Wirkung). Sie hilft zu klären, wer wen beeinflusst: die Gene, die Bakterien oder die Ernährung.
Zentrale Befunde
Die Makro-Erkenntnis:
Genetische Risikofaktoren für Autismus korrelieren mit einer Vorliebe für fettige und salzige Speisen und einer Abneigung gegen Obst, Gemüse und Salate. Diese Assoziation ist nicht trivial. Sie erklärt einen signifikanten Teil der Ernährungsvarianz bei Personen mit autistischem genetischem Profil.
Die Bakterien-Vermittler:
Drei Bakterientaxa vermittelten diese Beziehung:
(1) Turicibacter-Defizienz war mit erhöhtem Autismusrisiko assoziiert und vermittelte 24,55 Prozent des Effekts auf reduzierte Salataufnahme. Mit anderen Worten: Wenn Turicibacter selten war, aßen Menschen weniger Salat. Dieser Weg erklärte etwa ein Viertel des Gesamteffekts.
(2) Lachnospiraceae NK4A136-Defizienz war ebenfalls mit Autismusrisiko verknüpft und vermittelte 18,26 Prozent des Effekts auf erhöhte Vorliebe für fettige und salzige Lebensmittel.
(3) Streptococcus-Defizienz zeigte ähnliche Muster, wenn auch mit kleineren Effektgrößen.
Die genauen Koeffizienten aus der Studie:
- Turicibacter-Defizienz → Autismus: β = −0,15 (FDR < 0,05)
- Lachnospiraceae NK4A136-Defizienz → Autismus: β = −0,093 (FDR < 0,05)
- Streptococcus-Defizienz → Autismus: β = −0,10 (FDR < 0,05)
Positive Assoziationen:
Höhere Abundanz von Lachnospiraceae NK4A136 assoziierte mit mehr Käse- und fettem Fischkonsum, aber weniger Salataufnahme. Turicibacter-Überfluss korrelierte mit Vorliebe für energiedichte Lebensmittel.
Mögliche Mechanismen: Warum diese Bakterien Essensverhalten beeinflussen
Die Forscher schlagen mehrere biologische Wege vor:
Kurzkettige Fettsäuren (Short-Chain Fatty Acids):
Bestimmte Darmbakterien, insbesondere Faecalibacterium und andere Firmicutes, produzieren Butyrat, Propionat und Valerat. Diese Moleküle wirken auf die Darmwand und das enterische Nervensystem (den "zweiten Gehirn"-Nervenplexus im Darm).
Sie signalisieren über den Vagusnerv an das Gehirn: "Hunger" oder "Sättigung". Ein Mangel an Butyrat-produzierenden Bakterien könnte zu veränderten Sättigungssignalen führen und dadurch Essensvorlieben verschieben.
Sekundäre Gallensäuren:
Bakterien konvertieren primäre Gallensäuren in sekundäre Formen. Diese wirken auf Farnesoid-X-Rezeptoren (FXR) und Takeda-G-Protein-gekoppelte Rezeptoren (TGR5). Diese Rezeptoren beeinflussen Appetithormone wie GLP-1 und PYY.
Ein Mangel an Turicibacter und Lachnospiraceae könnte zu veränderten Gallensäure-Metaboliten führen und damit zu veränderten Hunger-Sättigungs-Signalen.
ClpB-Protein und Lipopolysaccharide (LPS):
Bestimmte gram-negative Bakterien produzieren ClpB, ein Protein, das α-MSH-Antikörper imitiert. Diese können auf das POMC-System im Hypothalamus wirken (das Zentrum für Appetitregulation).
Ein Ungleichgewicht dieser Bakterien könnte Appetitsignale direkt durcheinanderbringen.
Neurotransmitter-Vorläufer:
Viele Darmbakterien produzieren Vorstufen von Neurotransmittern oder beeinflussen deren Synthese. Tryptophan wird zu Serotonin, das nicht nur Stimmung, sondern auch Darmmotilität und Appetit reguliert.
Ein Mangel an bestimmten Bakterienstämmen könnte zu Serotonin-Defizienz führen, was autistische Menschen oft ohnehin haben.
Warum das wichtig ist: Ernährung als Vermittler, nicht Symptom
Die bisherige Perspektive (zu simpel)
Autismus → sensorische Verarbeitungsstörungen → eingeschränkte Essensvorlieben → Mangelernährung.
Das ist sequenziell. Eins führt zu anderem. Und es legt nahe: Wenn das Gehirn das Problem ist, können wir nicht viel tun.
Die neue Perspektive (komplexer, aber hoffnungsvoller)
Genetisches Autismusrisiko → Dysbiose (Bakterien-Ungleichgewicht) → veränderte Appetitsignale → eingeschränkte Essensvorlieben → Mangelernährung.
Das ist eine Kausalkette, in der das Mikrobiom ein Hebel ist. Und Hebel kann man bewegen.
Wenn Turicibacter-Defizienz tatsächlich einen Viertel des Effekts auf Salatablehnung vermittelt, dann könnte eine Intervention, die Turicibacter wiederherstellt, die Essensvorlieben verändern.
Das ist nicht experimentell bewiesen, aber es ist ein Weg.
Unterschiede zwischen autistischen und nicht-autistischen Kindern
Die Studie zeigte: Autistische Kinder und Erwachsene haben nicht einfach "andere" Essensvorlieben. Sie haben ein anderes Verhältnis zwischen ihrem Mikrobiom und ihren Essensvorlieben.
Mit anderen Worten: Die Assoziation zwischen Turicibacter-Mangel und Gemüseablehnung ist bei autistischen Menschen stärker als in der Gesamtpopulation.
Das deutet darauf hin, dass das Mikrobiom bei Autismus eine größere Rolle für Essensverhalten spielt. Nicht als alleinige Ursache, sondern als verstärkender Faktor.
Was die Studie NICHT beweist
Es ist wichtig, hier ehrlich zu sein:
(1) Kausalität ist indirekt bewiesen. Die Studie nutzt Mendelsche Randomisierung, ein statistisches Werkzeug, das Kausalität wahrscheinlich macht, aber nicht beweist. Ein randomisiertes Experiment (Bakterien injizieren, Essensverhalten messen) würde stärkere Evidenz liefern.
(2) Die Studie war auf europäische Abstammung begrenzt. Die UK Biobank ist überwiegend weiß und europäischer Abstammung. Ob diese Assoziationen in anderen ethnischen Gruppen gelten, ist unklar.
(3) Die autistische Kohorte war klein. Die Studie nutzte genetische Vorhersage von Autismusrisiko, nicht tatsächliche diagnostizierte autistische Personen. Echte autistische Individuen könnten andere Muster zeigen.
(4) Richtung der Beeinflussung ist nicht völlig klar. Essen beeinflusst auch das Mikrobiom. Wenn autistische Menschen weniger Gemüse essen, könnte das Turicibacter reduzieren (nicht umgekehrt).
Therapeutische Implikationen
Trotz dieser Einschränkungen: Die Studie öffnet neue Türen.
Prä- und Probiotika:
Könnte eine Intervention, die Turicibacter oder Lachnospiraceae wiederherstellt, Essensvorlieben bei autistischen Kindern verändern? Das ist testbar.
Ernährungsintervention plus Mikrobiom-Support:
Statt nur sensorische Integrationstherapie könnte eine kombinierte Strategie sinnvoll sein: Probiotika, präbiotische Fasern UND sanfte ernährungstherapeutische Arbeit.
Personalisierte Ernährungspläne basierend auf Mikrobiomprofil:
Wenn bestimmte Bakterien bei einem Kind fehlen, könnte man zielgerichtete Interventionen versuchen, statt generische "breitere Diät" zu empfehlen.
In einfachen Worten
Stell dir vor, dein Darm hätte einen "Lebensmittel-Kritiker" (einen speziellen Beamten, der dem Gehirn sagt: "Das sieht gut aus" oder "Das sieht schlecht aus").
Dieser Beamte ist eigentlich aus Bakterien gemacht. Speziell aus Turicibacter und seinen Freunden.
Bei autistischen Menschen ist dieser Beamte oft ab-gängig oder auf Urlaub. Sein Büro ist leer.
Wenn der Beamte weg ist, funktioniert das System nicht richtig. Das Gehirn bekommt verwirrte Signale. "Ist Salat lecker?" Keine Antwort. "Sind Frites super?" Laut und deutlich: "JA!"
Die neue Forschung sagt: Wenn wir den Beamten zurückbringen (indem wir Turicibacter wieder anpflanzen), könnte das Gehirn wieder Signale richtig verstehen.
Nicht alles wird sich ändern. Sensorische Verarbeitung ist noch da. Aber ein Teil des Problems könnte sich lösen.
Das ist ein Hoffnungsschimmer für autistische Kinder, die unterernährt sind, weil ihr Körper ihnen sagt, dass nur Frites sicher sind.
Quelle: Distinct diet-microbiome associations in autism spectrum disorder. Nature Communications (2025). https://doi.org/10.1038/s41467-025-67711-7
