Darmbakterien und Schlaflosigkeit: Eine bidirektionale Verbindung
Neue Forschung belegt eine bidirektionale Kausalität zwischen Darmbakterien und Schlaflosigkeit bei über 386.000 Menschen.
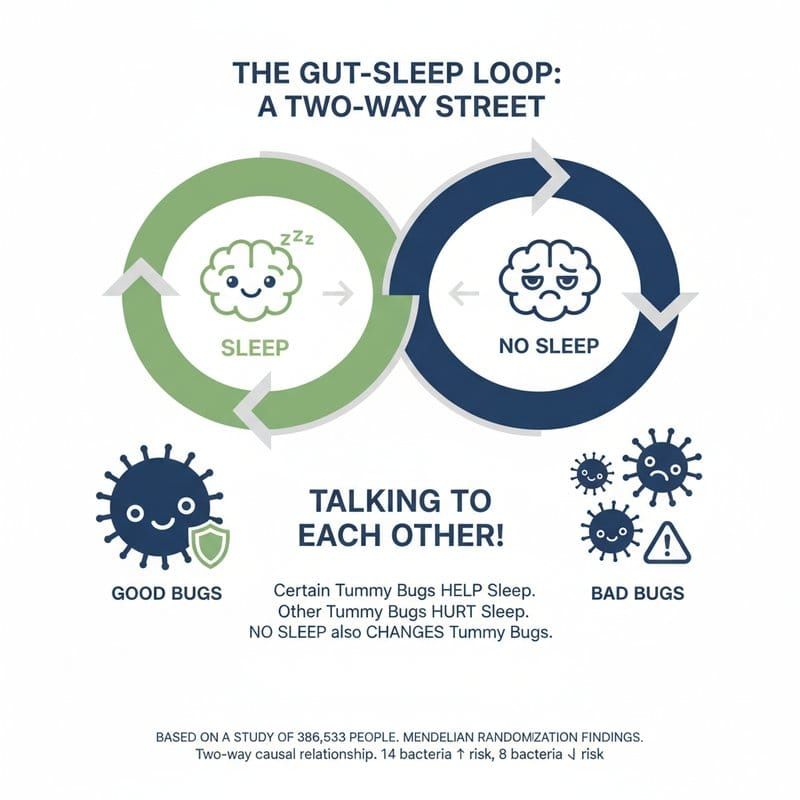
Darmbakterien und Schlaflosigkeit: Eine bidirektionale Verbindung
Schlechter Schlaf ist keine reine Kopfsache. Neue Forschungsergebnisse deuten darauf hin, dass das Darmmikrobiom und Schlafstörungen eine bidirektionale Beziehung unterhalten: Bestimmte Darmbakterien erhöhen das Risiko für Insomnie, während Schlaflosigkeit selbst die Zusammensetzung der Darmflora verändert.
Eine Studie, veröffentlicht in General Psychiatry, nutzte die Methode der Mendelschen Randomisierung, um diese Wechselwirkung kausal zu untersuchen. Mendelsche Randomisierung verwendet genetische Varianten als Instrumente, um Kausalität von bloßer Korrelation zu trennen, eine besonders robuste Methode in der Beobachtungsforschung.
Studiendesign: Genetische Instrumente und große Datensätze
Die Forscher nutzten Genomweite Assoziationsstudien (GWAS) aus drei Quellen: Insomnie-Daten von 386.533 Betroffenen sowie Darmmikrobiom-Daten aus zwei Kohorten, MiBioGen (N = 18.340) und dem Dutch Microbiome Project (N = 8.208). Die Analyse umfasste 211 gut charakterisierte bakterielle Taxa.
Der primäre statistische Ansatz war die Inverse-Varianz-Gewichtung (IVW), ergänzt durch Sensitivitätsanalysen mit MR-Egger und dem MR-PRESSO-Test zur Pleiotroipie-Detektion. Dieser methodische Aufwand erhöht die Vertrauenswürdigkeit der Ergebnisse erheblich.
14 Bakteriengruppen erhöhen das Insomnie-Risiko
In der Vorwärts-Analyse, also Darmmikrobiom als Ursache, Insomnie als Wirkung, identifizierten die Forscher 14 bakterielle Taxa, die das Insomnie-Risiko erhöhen. Die Odds Ratios lagen zwischen 1,01 und 1,04, also moderaten, aber statistisch signifikanten Effekten.
Nach FDR-Korrektur (False Discovery Rate) blieb die Gattung Clostridium innocuum group signifikant (OR 1,03, 95% KI 1,02-1,05). Weitere auffällige Taxa waren Prevotella 7 und Lachnoclostridium, beide mit erhöhtem Insomnie-Risiko assoziiert.
Acht Taxa zeigten hingegen protektive Effekte: Niedrigere Abundanz dieser Bakterien war mit höherem Insomnie-Risiko verbunden. Besonders hervorzuheben ist Coprococcus 1 und Odoribacter. Letzterer überstand auch den Steiger-Test auf Kausalrichtung. Diese Bakterien produzieren kurzkettige Fettsäuren wie Butyrat, die bekannt dafür sind, Entzündungsmarker zu senken und über den Vagusnerv das Nervensystem zu beeinflussen.
Insomnie verändert das Mikrobiom: Rückwärts-Kausalität
Die Rückwärts-Analyse, Insomnie als Ursache, Mikrobiomveränderung als Wirkung, lieferte ebenfalls signifikante Ergebnisse. Insomnie erhöhte kausal die Abundanz von 12 Taxa (OR 1,65 bis 4,43) und senkte die von 7 Taxa (OR 0,21 bis 0,57).
Besonders auffällig: Schlaflosigkeit reduzierte Lachnospiraceae UCG-001 und erhöhte Coriobacteriia. Beide Verschiebungen sind aus der Forschung zu entzündlichen Erkrankungen bekannt. Coriobacteriia etwa sind mit gestörtem Tryptophan-Metabolismus assoziiert, einem Pfad, der direkt die Serotonin- und Melatonin-Synthese beeinflusst.
Mechanismen: Wie Darm und Schlaf miteinander kommunizieren
Die biologischen Verbindungen sind vielfältig. Darmbakterien produzieren und modulieren Neurotransmitter und deren Vorläufer: Serotonin, GABA, Dopamin. Sie beeinflussen Entzündungsmarker wie Interleukin-6 und TNF-alpha, die bekanntermaßen den Schlaf stören. Sie kommunizieren über den Vagusnerv direkt mit dem Gehirn.
Der Einfluss von Schlafentzug auf das Mikrobiom ist ebenfalls gut dokumentiert. Zirkadianer Rhythmus und Darmmikrobiom sind synchronisiert: Schlafstörungen führen zu Dysrhythmien im Mikrobiom, veränderte Nahrungsaufnahme und Cortisolspiegel beeinflussen die Bakterienpopulationen zusätzlich.
Einschränkungen und klinische Relevanz
Die Studie analysiert ausschließlich europäische Populationen, was die Übertragbarkeit einschränkt. Umweltfaktoren wie Ernährung, Medikamente und Stresslevel wurden nicht kontrolliert. Die Effektgrößen sind moderat, nicht dramatisch.
Dennoch ist die klinische Bedeutung real. Insomnie betrifft geschätzte 10 bis 30 Prozent der Bevölkerung westlicher Länder. Bestehende Therapien, Kognitive Verhaltenstherapie und Schlafmittel, wirken nicht bei allen. Ein mikrobiombasierter Therapieansatz, etwa durch gezielte Probiotika, könnte einen neuen Hebel bieten.
Die einfache Erklärung
Wenn du nicht schlafen kannst, kann das auch mit deinem Darm zusammenhängen. Und wenn du schlecht schläfst, verändert sich auch dein Darm. Forscher haben bei über 386.000 Menschen untersucht, welche Darmbakterien das Risiko für Schlaflosigkeit erhöhen oder senken.
Das Ergebnis: Manche Bakterien im Darm können Schlaflosigkeit auslösen. Gleichzeitig verändert Schlaflosigkeit selbst, welche Bakterien im Darm wachsen. Es ist ein Kreislauf. Das ist wichtig, weil es bedeutet: Wer seinen Schlaf verbessern möchte, sollte vielleicht auch auf seinen Darm achten. Und umgekehrt.
Quellen
Shi S, et al. (2025). Investigating bidirectional causal relationships between gut microbiota and insomnia. General Psychiatry. Shi et al., 2025
