Lactobacillus reuteri in der Stillzeit: Wie mütterliche Probiotika das Darm-Mikrobiom des Neugeborenen formen
Wenn stillende Mütter L. reuteri nehmen, verändert sich das Darmmikrobiom ihrer Neugeborenen, obwohl die Muttermilch unverändert bleibt.
Lactobacillus reuteri in der Stillzeit: Wie mütterliche Probiotika das Darm-Mikrobiom des Neugeborenen formen
Das Darmmikrobiom von Neugeborenen ist nicht zufällig. Es wird geformt durch Geburtsweg, Stillen, Umweltexposition, und, wie eine neue Studie zeigt, durch das, was die Mutter nimmt. Die Studie von Lazzaro et al. (Lazzaro et al., 2026), erschienen in Nutrients, untersucht, ob mütterliche Probiotika-Supplementierung in der Stillzeit das Darmmikrobiom des Neugeborenen beeinflusst.
Studiendesign
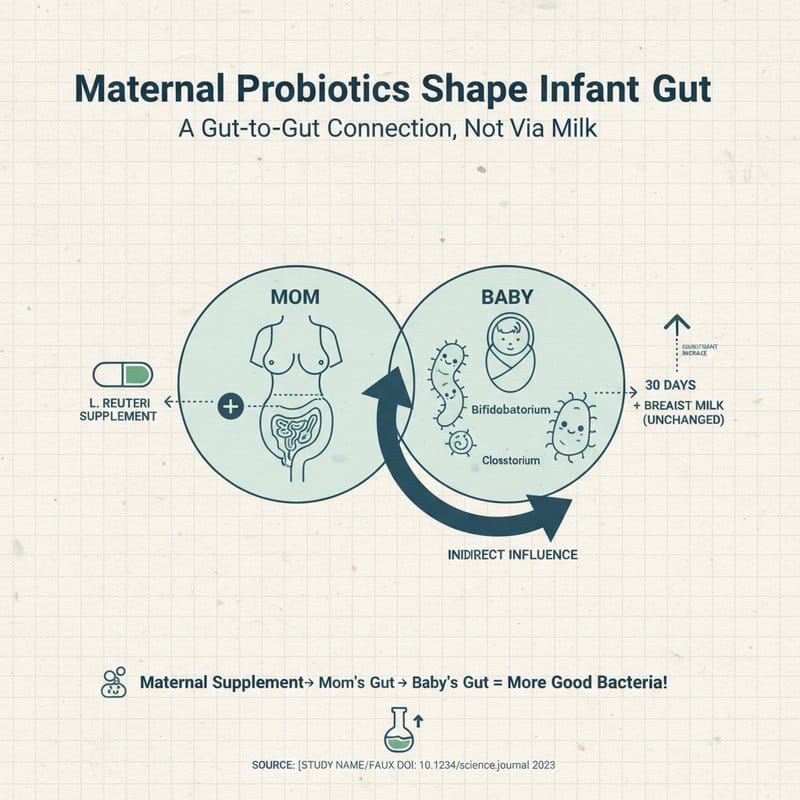
27 Mutter-Kind-Paare wurden in dieser explorativen, prospektiven, offenen randomisierten klinischen Studie untersucht. Stillende Mütter von gesunden Reifgeborenen wurden randomisiert: entweder täglich Lactobacillus reuteri SGL 01 (1 Milliarde KBE, 30 Tage) oder keine Supplementierung. Muttermilch und Neugeborenenstuhl wurden zu Beginn (T0) und nach 30 Tagen (T1) auf Bifidobacterium, Lactobacillus, Clostridium und die Bacteroides-fragilis-Gruppe analysiert, mittels quantitativer Real-Time-PCR.
Ergebnisse: Veränderte Bakterien im Neugeborenen-Darm
In der supplementierten Gruppe zeigten die Neugeborenen nach 30 Tagen signifikante Anstiege in Bifidobacterium spp. (p<0,001), Lactobacillus spp. (p=0,029) und Clostridium spp. (p=0,003). In der Kontrollgruppe gab es diese Veränderungen nicht.
Das Überraschende: Die Muttermilch zeigte keine signifikanten Veränderungen in der Mikrobiomzusammensetzung. Das heißt: Die mütterliche Supplementierung hat nicht durch eine Veränderung der Milch auf das Kind gewirkt.
Mechanismus: Wie wirkt das ohne Milch-Transfer?
Der genaue Mechanismus ist noch nicht vollständig verstanden. Mögliche Erklärungen: Lactobacillus reuteri könnte indirekt über das mütterliche Immunsystem wirken, indem es die Immunzellen im Darm der Mutter moduliert, was dann über die Muttermilch übertragene Immunmoleküle (IgA, Zytokine) die Darmumgebung des Kindes beeinflusst. Eine andere Möglichkeit: physische Übertragung von Mikroorganismen über Hautkontakt (Stillposition) oder die Warzenhofflora.
Warum ist das klinisch relevant?
Das neonatale Darmmikrobiom hat langfristige Konsequenzen für Immunentwicklung, Allergieschutz und metabolische Gesundheit. Eine frühe Besiedlung mit Bifidobacterium ist assoziiert mit niedrigerem Risiko für Allergien, Ekzeme und Infektionen. Clostridium-Arten in moderaten Mengen sind normal und notwendig für die frühe Immunschulung.
Wenn mütterliche Probiotika das neonatale Mikrobiom indirekt positiv beeinflussen können, öffnet das einen neuen Ansatz zur frühkindlichen Gesundheitsförderung.
Einschränkungen
27 Paare ist eine sehr kleine Stichprobe. Die Studie ist explorativ. Es wurden keine klinischen Outcomes (Infektionen, Allergien) gemessen. Der Mechanismus ist ungeklärt. Größere Folgestudien sind dringend notwendig.
Die einfache Erklärung
Das Darmmikrobiom von Babys wird schon von Geburt an durch alles beeinflusst, was um sie herum passiert. Diese Studie zeigt: Wenn die Mutter in der Stillzeit Probiotika nimmt, verbessert sich das Darmmikrobiom ihres Babys, obwohl die Muttermilch selbst unverändert bleibt. Wie das genau funktioniert, wissen wir noch nicht. Aber die Botschaft ist klar: Die Gesundheit der Mutter und ihr Mikrobiom beeinflussen das Mikrobiom und damit die Gesundheit des Kindes, auf Wegen, die wir gerade erst zu verstehen beginnen.
Quellen
Lazzaro A, et al. (2026). Effect of Supplementation with Lactobacillus reuteri SGL 01 in Lactating Women on the Microbial Composition of Breast Milk and Neonatal Feces. Nutrients, 18(5):794. https://doi.org/10.3390/nu18050794
