Staphylococcus aureus und Neurodermitis: Das Haut-Mikrobiom unter Feuer
S. aureus produziert PSMalpha, Delta-Toxin und IL-33-Auslöser, die Neurodermitis-Schübe antreiben. Neue mikrobielle Therapieansätze zeigen Erfolge.
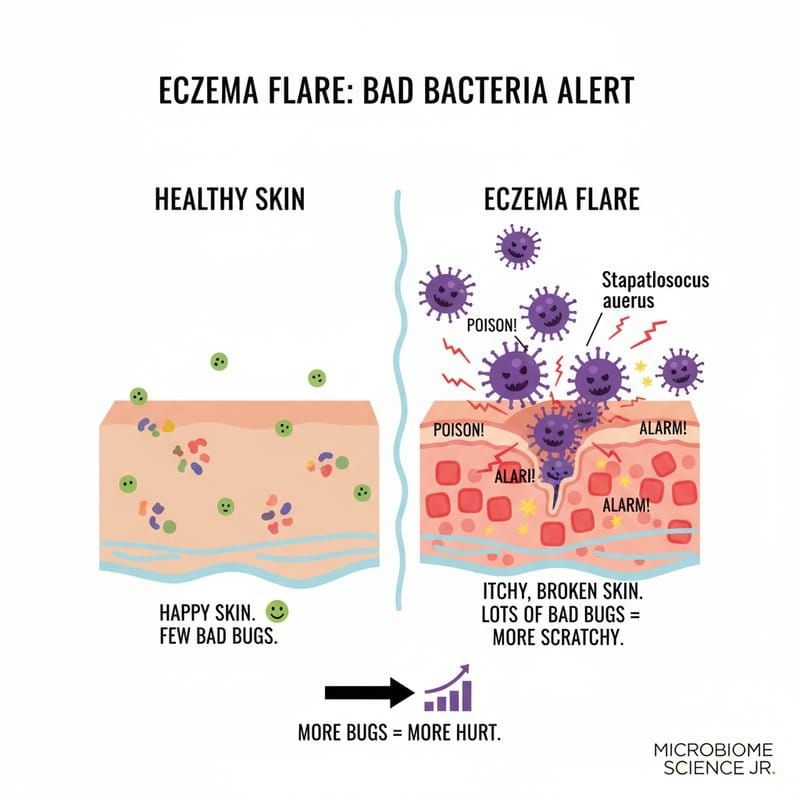
Staphylococcus aureus und Neurodermitis: Wie ein Bakterium die Haut in Brand setzt
Neurodermitis, auch atopische Dermatitis (AD) genannt, ist eine chronisch-entzündliche Hauterkrankung, die weltweit rund 15 bis 20 Prozent der Kinder und 1 bis 3 Prozent der Erwachsenen betrifft. Sie ist durch wiederkehrende Schübe, intensiven Juckreiz und eine gestörte Hautbarriere gekennzeichnet. Ein Bakterium spielt dabei eine Schlüsselrolle, die weit über bloße Besiedlung hinausgeht: Staphylococcus aureus.
Eine aktuelle Übersichtsarbeit in Frontiers in Microbiology analysiert die Pathomechanismen von S. aureus bei AD und erklärt, wie dieses Bakterium die Haut in einen Entzündungszustand treibt.
Die gesunde Haut vs. Neurodermitis-Haut: Ein Mikrobiom-Gegensatz
Gesunde Haut beherbergt ein diverses Mikrobiom aus nützlichen Kommensalen wie Staphylococcus epidermidis, Cutibacterium acnes und Corynebacterium-Spezies. Diese Gemeinschaft ist stabil, kompetitiv und hält potenzielle Pathogene in Schach.
Bei Neurodermitis-Patienten, besonders während eines Schubs, dominiert Staphylococcus aureus. Studien zeigen, dass S. aureus bis zu 90 Prozent der Hautbesiedelung bei schwerer AD ausmachen kann, während die schützenden Kommensalen dramatisch reduziert sind.
Diese Dysbiose ist kein passives Begleitphänomen. S. aureus treibt aktiv die Entzündung an.
Die Waffen von S. aureus: Virulenzfaktoren
AD-spezifische S.-aureus-Stämme unterscheiden sich von Stämmen gesunder Haut in ihrem Virulenzprofil. Sie produzieren spezifische Toxine und Enzyme, die gezielt Hautbarriere und Immunsystem angreifen.
Phenol-lösliches Modulin alpha (PSMalpha): Dieses Toxin induziert die Ausschüttung proinflammatorischer Zytokine und Chemokine aus Keratinozyten und stimuliert die IL-17-Produktion aus Immunzellen. Ergebnis: lokale Entzündungsreaktion, die den Juckreiz auslöst und die Hautbarriere schwächt.
Delta-Toxin: Dieses Peptid aktiviert Mastzellen und löst IgE-Reaktionen aus, also Reaktionen des allergischen Immunwegs. Es ist ein direkter Brückenbauer zwischen Staphylokokken-Infektion und atopischer Sensibilisierung.
Alpha-Haemolysin: Dieses Enzym lysiert Keratinozyten direkt und schädigt die epidermale Schutzschicht.
IL-33-Auslöser: S. aureus-Exposition löst in Keratinozyten die Ausschüttung von IL-33 aus, einem Alarmin-Zytokin, das Typ-2-Immunreaktionen massiv verstärkt. IL-33 ist ein zentraler Mediator bei Neurodermitis.
Tight Junctions und die kaputtgemachte Barriere
Ein weiteres Schlachtfeld ist die Hautbarriere selbst. Proteasen von S. aureus degradieren Filaggrin, ein Schlüsselprotein für die Hautbarriere, und zerstören Tight Junctions. Das macht die Haut durchlässiger für Allergene, andere Mikroorganismen und Schadstoffe.
Viele Neurodermitis-Patienten haben genetische Varianten im Filaggrin-Gen (FLG), die die Barrierefunktion ohnehin schwächen. S. aureus verschärft diese genetische Anfälligkeit: Wo die Barriere schon schwach ist, dringt das Bakterium leichter ein und richtet mehr Schaden an.
Dupilumab und das Mikrobiom
Interessanterweise verändert die moderne biologische Therapie mit Dupilumab, einem Antikörper gegen den IL-4-Rezeptor, das Hautmikrobiom. Klinische Studien zeigen, dass Dupilumab die relative Abundanz von S. aureus auf der Haut signifikant reduziert.
Das deutet darauf hin, dass die Entzündung selbst (getrieben durch IL-4/IL-13) eine Umgebung schafft, in der S. aureus gedeiht: niedrigeres Ceramidniveau, geschwächte antimikrobielle Peptide, verändertes pH-Milieu. Wenn die Entzündung reduziert wird, wird auch S. aureus zurückgedrängt. Huhn oder Ei, weder noch: beides verstärkt sich gegenseitig.
Was hilft: Mikrobielle Ansätze
Neben klassischen Behandlungen wie Kortikoiden und Biologika gibt es zunehmend Interesse an mikrobiom-basierten Ansätzen. Staphylococcus hominis A9, ein Kommensal gesunder Haut, produziert antimikrobielle Substanzen, die S. aureus direkt hemmen. Erste klinische Studien mit topischen S.-hominis-Präparaten zeigen positive Ergebnisse.
Darüber hinaus gibt es Hinweise auf die Rolle der Darm-Haut-Achse: Probiotika und FMT verbessern in einigen Studien EASI- und SCORAD-Werte bei AD, was auf eine systemische Verbindung zwischen Darmdysbiose und Hautentzündung hindeutet.
Die einfache Erklärung
Bei Neurodermitis übernimmt ein Bakterium namens Staphylococcus aureus die Kontrolle über die Haut. Dieses Bakterium produziert Gifte, die Hautzellen reizen, Allergien auslösen und die Schutzschicht der Haut kaputt machen. Je mehr dieses Bakterium vorhanden ist, desto schlimmer werden die Symptome.
Das ist so, als würde ein böser Konkurrent alle guten Mitbewohner auf der Haut verdrängen und dann anfangen, das Haus zu demolieren.
Die gute Nachricht: Neue Therapien können dieses Bakterium zurückdrängen, entweder indem sie die Entzündung stoppen oder indem sie gute Hautalternativbewohner einsetzen, die das aggressive Bakterium bekämpfen.
Quellen
Autor et al. (2025). Staphylococcus aureus dysbiosis and skin barrier disruption in atopic dermatitis. Frontiers in Microbiology. Frontiers in Microbiology, 2025
